登录/
注册
登录/
注册
脊柱侧凸
脊柱侧凸是指脊柱在冠状面上偏离身体中线向侧方弯曲所形成的脊柱畸形。
国际脊柱侧凸研究学会(SRS)规定脊柱侧凸的诊断标准是脊柱在冠状面上Cobb角大于10°。研究表明脊柱侧凸并非单纯冠状面上的畸形,通常还伴有脊柱的旋转和矢状面上后突或前突的增加或减少,故脊柱侧凸属脊柱三维畸形。
一、先天性脊柱侧凸
先天性脊柱侧凸是指由于胎儿脊柱的发育异常引起出生时即出现的脊柱畸形。在胚胎期,脊柱发育的关键时期是妊娠第5~6周,这是脊柱进行分节的时间,脊柱畸形发生于妊娠的前6周。只有在放射线片上观察到脊柱存在某种先天性异常,才能做出先天性脊柱侧凸的诊断。
Wynne-Davies发现单纯的先天性脊柱异常如半脊椎畸形无遗传性。Winter考查了1250例先天性脊柱侧凸患者的家族史,发现仅13例患者的一级或二级亲属有先天性脊柱畸形。一般认为,大多数先天性脊柱侧凸是非遗传性的,是由胚胎发育过程中的环境因素引起的,但这些因素从病史上往往很难确定。
二、特发性脊柱侧凸(AlS)
特发性脊柱侧凸的发病机制尚不完全明确。该类患者除脊柱侧凸表现外,找不到明确致病原因,影像学检查上无椎体的异常。
1.遗传因素 特发性脊柱侧凸的流行病研究表明,其发生存在着明显遗传因素的影响。Fillo报道脊柱侧凸在患者的第一代旁系亲属的发生率高达7%,Riseberough的报道更高,可达12%。临床还能遇到双胞胎女性同患特发性脊柱侧凸或祖宗孙三代同患特发性脊柱侧凸的病例。目前虽有不少资料证明遗传因素在特发性脊柱侧凸发生发展中的作用,但对其具体遗传模式尚不明了。
2.激素影响 特发性脊柱侧凸女孩的身高比同龄对照组高,使人们想到生长激素可能为病因学之一,有人发现生长激素和促生长因子的释放在特发性脊柱侧凸患者中有明显的增高,但目前还未明确生长激素在AIS中升高的原因,亦不明确生长激素是如何致病的。
3.生长发育不对称因素
(1)脊柱前后柱生长不对称。Dickson认为青春发育期的脊柱前柱生长快于后柱为侧凸发生的始动因素。脊柱前柱的长度相对过长于后柱,可导致脊柱旋转侧移而造成脊柱侧凸。临床上,大部分特发性胸椎侧凸为前突型和脊柱(前柱)向凸侧旋转的特征也支持该论点。
(2)肋骨生长不对称和肋骨血供不对称。Pal等在对家兔的实验中发现,切除横突和小关节突可产生脊柱侧凸和前突临床上发现特发性胸椎侧凸的女性常有乳房不对称,使人们想到侧凸的发生可能与肋骨血供和发育不对称有关。
(3)侧凸主弧的凹侧椎板、关节突和椎体发育异常。梁本东等在33例特发性脊柱侧凸患者的手术中发现,侧凸主弧凹侧脊椎椎体及附件有明显的发育异常。但也有人认为可能此为侧凸的继发改变,并非特发性脊柱侧凸的原发因素。
4.结缔组织发育异常 在特发性脊柱侧凸的患者中可以发现结缔组织有胶原和蛋白多糖的质与量的异常。这究竟是侧凸的原发因素,还是继发因素尚未定论,但Venn自特发性侧凸患者和正常人脊柱韧带取样,对其胶原成分进行生化分析,结果并未发现明显代谢异常。而结缔组织发育异常可致脊柱侧凸的概念,又非常受到临床观察的支持,如Marfan病可发生脊柱侧凸。
5.神经-平衡系统功能障碍 人体平衡系统的功能是控制作用于人体上的各种重力和维持在各种不同状态下的平衡,在这个平衡系统反射弧中的某个反射环节上出现功能障碍,脊柱就有可能发生侧凸来调整或建立新的平衡,Yamada研究了150例特发性脊柱侧凸,发现79%的病例有躯体本体感觉和眼反射异常,而正常人群只有5%显示异常。Sahlstrand的前庭刺激试验表明,特发性脊柱侧凸患者的姿态摆动控制能力在矢状面和额状面均明显低于对照组。
6.神经内分泌系统异常 有人发现鸡的松果体切除可诱发脊柱侧凸,这种侧凸可用褪黑素来预防。神经内分泌学说提出血清褪黑素的降低可能是发生脊柱侧凸的重要起动因素,并与脊柱侧凸的进展相关。在人类也发现特发性脊柱侧凸的患者有促黑色素细胞昼夜分泌异常,这表明神经内分泌系统异常也可能与特发性脊柱侧凸的发生有关。
7.其他 一些临床观察发现,特发性脊柱侧凸人群的母亲年龄大于对照组,即高龄母亲的后代易患特发性脊柱侧凸,且进展也快。另外,铜代谢异常在特发性脊柱侧凸的发生中也可能起着某种作用(因为研究表明铜是机体胶原成熟过程中所必需的一种元素)。
三、神经肌肉性脊柱侧凸
神经肌肉性脊柱侧凸的具体病因尚不完全清楚。神经肌肉性脊柱侧凸可分为神经性和肌源性两种,前者包括上运动神经元病变的脑瘫、脊髓空洞等和下运动神经元病变的小儿麻痹等。后者包括肌营养不良,脊髓病性肌萎缩等。一般认为这类侧凸的发病机制可能是由于神经系统和肌肉失去了对脊柱躯干平衡的控制调节作用所致。在脊柱柔软且发育很快的儿童患者中,肌肉力量的丧失或对随意肌失去控制、丧失感觉功能,如本体感觉,都可能是这类脊柱侧凸的病因。随着脊柱变得弯曲,增加了侧凸凹侧的压力,最终导致凹侧椎体发育抑制和椎体本身楔形改变。此外,发育不良和废用性骨质减少也能导致脊椎结构性改变。其病因常需仔细的临床体检才能发现,有时需用神经-肌电生理甚至神经-肌肉活检才能明确诊断。
四、神经纤维瘤病性脊柱侧凸
神经纤维瘤病是一种涉及人体多个系统的常染色体显性遗传疾病。其以神经嵴细胞的异常增生为特征。通常神经纤维瘤病分为两型,周围型(NF-1)和中枢型(NF-2)。后者极少有骨骼变化,90%以上表现为双侧第Ⅶ对脑神经的神经纤维细胞瘤,故又称为双侧听神经瘤。前者即NF-1又称为VonTecklinghausen病,常伴有皮肤症状及骨骼系统畸形,文献报道NF-1脊柱畸形发病率为10%至60%。神经纤维瘤病导致脊柱侧凸的发病机制迄今仍不完全清楚。但近年研究表明NF-1是由于17号染色体上NF-1基因表达异常而导致的神经纤维素的缺乏所致。
脊柱侧凸有多种分类方法,但目前国际上应用最广泛的是国际脊柱侧凸研究学会(SRS)的分类方法∶即将脊柱侧凸分为非结构性脊柱侧凸和结构性脊柱侧凸两大类。非结构性脊柱侧凸即∶脊柱本身不存在结构性异常,即脊柱不存在固定的结构性旋转异常,所表现出的侧弯是由其他外因所致,当外因去除,脊柱侧凸即可消失。结构性脊柱侧凸是指脊柱本身存在固有结构异常,即脊柱存在固定的结构性旋转,当外因去除后,脊柱侧凸不能消失,见下表。此外,临床上最常见三种类型∶先天性脊柱侧凸、特发性脊柱侧凸以及神经肌肉性脊柱侧凸尚有各自的分类。
脊柱侧凸SRS分类
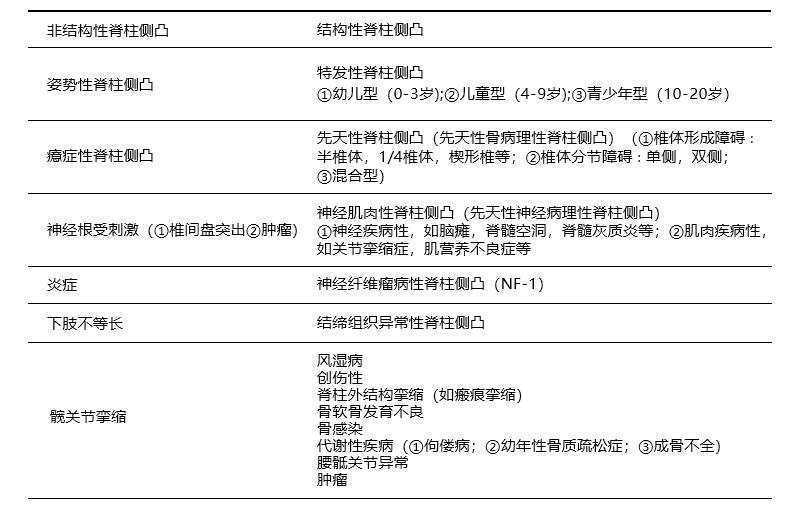
1.先天性脊柱侧 凸①发病年龄小,严重者出生时即有明显外观畸形;②影像学检查可见明显椎体结构异常(如单侧或双侧骨桥,半椎体、1/4椎体等)③侧凸进展与发病年龄密切相关∶低于10岁发病者,侧凸进展迅速;④侧凸进展与侧凸类型密切相关∶在各类型中,进展最快、畸形最严重者为凸侧存在半椎体,伴凹侧分节不全,其次为凹侧分节不全或凸侧半椎体,再次为两侧均存在半椎体,进展最慢或不进展者为双侧分节不全(“块状”脊椎)者⑤侧凸进展与病变发生部位及数目密切相关。
2.青少年特发性脊柱侧凸 ①女性多见(在青少年期男女比例为1∶6);②多数侧凸发生在胸椎,并多凸向右侧(右∶左=6∶1)③多伴胸椎生理性后凸减小(平背畸形)④侧凸进展相对较慢,多数(1°~2°)/年,最终较少有超过90°者。
3.神经肌肉性脊柱侧凸 神经肌肉性疾病功能障碍最后共同累及的部位是肌肉细胞,此类型脊柱侧凸的特点有以下几个方面。
(1)神经肌肉性侧凸比特发性侧凸发病更早,如脊肌萎缩症患者侧凸发病年龄通常小于6岁,痉挛性脑瘫患者大多在10岁前发生脊柱侧凸。
(2)此型脊柱侧凸大多数是进展性的,即使很小的神经肌肉性脊柱侧凸在骨骼成熟后还会持续进展,其快速进展期通常不局限在青春期。
(3)多数神经肌肉性脊柱侧凸是较长的C形侧凸,且多包括6个以上椎体,并常累及骶骨,故存在骨盆倾斜,导致明显躯干失平衡。
临床常见的神经肌肉性脊柱侧凸以脊髓空洞伴发的脊柱侧凸为代表,常需与特发性脊柱侧凸相鉴别,脊髓空洞伴发的脊柱侧凸影像学表现特点为①多位于胸椎,少发于腰椎②胸弯多凸向左侧。
(4)侧位X线片表现为胸椎后凸角度正常或过度后凸。
应注意的是神经肌肉性脊柱侧凸患者也可能有由其他原因引起骨盆倾斜,如髋关节和下肢其他挛缩,都可以影响到腰椎。
进行性神经或肌肉疾病还可影响躯干的稳定性,这些患者一般不如特发性脊柱侧凸患者能耐受矫形支具治疗。对这类患者进行手术治疗时,失血量会增加,自体骨源通常不足,而且必须融合至骨盆。
4.神经纤维瘤病性脊柱侧凸 神经纤维瘤病的脊柱畸形主要有两种基本类型∶非营养不良性和营养不良性。非营养不良性畸形与特发性脊柱侧凸类似。
营养不良性脊柱侧凸的特点是∶①节段短;②椎体严重楔形变导致明显的成角畸形;③椎体严重旋转④常见扇贝型椎体、纺锤形横突、椎间孔扩大和肋骨前后向旋转达90°等特殊畸形;⑤营养不良性脊柱侧凸患者常同时有严重的后凸畸形,即此类患者常有明显矢状面畸形及失平衡;⑥可因锐利的脊柱侧凸或肋骨脱位等因素导致脊髓损伤而出现瘫痪等表现;⑦通常这类患者看起来异常瘦小。
5.结缔组织异常性脊柱侧凸
(1)马方综合征与类马方综合征(MFS)∶马方综合征是一种遗传性结缔组织病,由一法国儿科医生AntoineMarfan命名而得名。这主要累及中胚叶起源的各组织器官,其临床表现复杂多样,可累及骨骼、心血管、视觉系统、肺、皮肤及中枢神经系统等。类马方综合征是指临床有一两项马方综合征的表现但未达马方综合征的诊断标准者。
(2)Ehlers-Danlos综合征∶简称EDS,又称为皮肤弹性过度症。是一组以胶原代谢异常为特征的遗传性疾病,主要导致结缔组织松弛,常累及骨骼、心血管、眼等多个系统,临床表现为关节松弛及过度活动、皮肤弹性增大、萎缩性瘢痕、结缔组织脆性增加及反复血肿形成。其中部分可表现出脊柱畸形,主要为脊柱侧后凸或胸椎前凸,常见于胸腰椎交界处,也可见扁平椎。
(3)进行性骨化性纤维发育不良∶又称为进行性骨化性肌炎。是一种罕见的常染色体显性遗传疾病,主要特征为先天性拇指畸形、进行性全身软组织异位骨化、疾病发展遵循特定的规律(从背侧到腹侧,从躯干中轴到四肢,从头到足,从四肢近端到远端)。脊柱畸形多表现为不典型侧凸,可出现后凸畸形,一般伴有骨盆倾斜。
6.骨软骨发育不良合并脊柱侧凸 骨软骨发育不良是一类骨或软骨发育障碍疾病的总称。其中最为多见的是软骨发育不全,属于短肢型侏儒,为常染色体显性遗传病,累及全身骨骼。脊柱方面影像学特征∶椎弓根发育差,椎弓根短小,椎体扁平(在婴儿及儿童期呈“子弹”状),胸腰段后凸,腰椎前凸增加,骶骨前倾,椎管狭窄,特别是腰椎管狭窄常见,枕骨大孔狭窄,延-颈髓交界区受压,蛛网膜下腔在枕骨大孔处明显狭窄。
7.成骨不全合并脊柱侧凸 成骨不全(OI),又称脆骨病,脆骨-蓝巩膜-耳聋综合征。成骨不全是由于胶原代谢紊乱导致结缔组织广泛异常的遗传性疾病。主要累及骨骼系统,韧带、皮肤、巩膜、牙齿也可受累。表现为全身骨骼的脆性增加,易发生骨折,身材矮小,独特的三角形脸,巩膜常呈蓝色,牙齿异常,常有耳聋,韧带松弛。由于遗传上存在异源性,因此每一个患者遗传特征与严重性都不相同。成骨不全患者多数伴有脊柱侧后凸畸形,脊柱椎体上下终板凹陷成“鱼尾”状,或呈扁平椎,或存在压缩性骨折。
8.肿瘤或肿瘤样病变合并脊柱侧凸
(1)脊柱肿瘤∶包括∶①骨结构肿瘤,如骨样骨瘤、成骨细胞瘤、动脉瘤性骨囊肿;②硬膜外肿瘤,如神经母细胞瘤,尤文肉瘤,淋巴瘤,白血病③髓外硬膜内肿瘤,如皮样囊肿、表皮样囊肿、神经鞘瘤、神经纤维瘤;④髓内肿瘤,如星形细胞瘤、室管膜瘤、神经胶质瘤、脂肪瘤等。
(2)脊柱周围肿瘤包括①软组织肿瘤,如血管瘤、血管纤维脂肪瘤②纵隔或腹膜后肿瘤,如畸胎瘤、神经节细胞瘤;③肋骨肿瘤,如肋骨骨软骨瘤、成骨细胞瘤、骨样骨瘤。
(3)脊柱肿瘤样病变。
一、症状
1.首诊症状 初诊的脊柱侧凸患者多以背部畸形为主要症状,包括脊柱冠状面上异常弯曲,胸、腰背部不对称性的异常隆起,严重者似“驼峰”样隆起,还常表现为站立时姿态异常,如双肩不等高、一侧肩胛骨向后突出(与脊柱侧凸一起构成典型的“剃刀背”样畸形)、骨盆倾斜、双下肢不等长等,另外脊柱侧凸患者常伴有胸廓畸形,如胸廓发育不对称,严重者可表现为胸廓旋转畸形、上身倾斜、胸廓下沉、躯干缩短等。而部分患者的脊柱侧凸是无意中发现的,如在洗澡时由亲人朋友发现,临床畸形可以不明显。
2.中晚期症状
(1)腰背痛∶疼痛常见于胸腰段、腰椎及腰骶结合部棘突旁。疼痛是由于脊柱侧凸导致患者躯干失平衡,脊柱周围尤其腰骶部肌肉为尽量维持躯干平衡必须更多做功,从而易出现劳累、损伤所致。通常腰背痛的发生与脊柱侧凸的角度及出现区域存在明显关系。
(2)颈痛∶疼痛是由于脊柱侧凸导致躯干失平衡后,患者为维持头颅中立、双眼可平视而颈椎旁肌肉必须更做功,从而易致劳损、疼痛。
(3)躯干及下肢感觉、运动障碍∶严重脊柱侧凸畸形可压迫椎管内脊髓、神经根而出现相应神经损害症状,如脊髓损伤平面以下感觉及肌力减退,损伤神经根支配区域感觉及肌力异常等。
(4)胸闷、气短、缺氧∶严重的脊柱侧凸畸形,尤其胸段角状侧凸者,由于一侧胸胸腔明显受压变形,肺活动度明显受限,从而导致通气障碍,而出现气短、呼吸急促、甚至呼吸困难。若受压变形严重之胸腔为左侧,则可出现心脏受压表现胸闷、气短等。严重者可危及生命。
(5)吞咽困难严重的脊柱侧凸畸形可导致胸腹腔严重畸形,胸腔纵隔移位,食管受压,贲门压力增高,吞咽困难。
(6)烧心、反酸∶严重的脊柱侧凸畸形可导致胸腹腔严重畸形,腹腔脏器位置改变,形成胃食管反流,而出现烧心、反酸表现。
二、体格检查
1.一般检查 测量身高、坐高。良好地暴露全身皮肤,明确有无皮肤异常色素沉积,雀斑,牛奶咖啡斑,皮下肿物,丛状神经纤维瘤。注意乳房是否对称,有无漏斗胸、鸡胸、肋骨隆起及手术瘢痕。
2.直立位检查 正常人直立位,所有棘突都能在中线上连成一条直线,且不偏离。若自C7棘突或枕后隆凸处挂一铅锤,铅垂线与各棘突和和臀裂应相重合,胸廓对称,两侧肩胛骨等高,两肩、两肘及两骼连线都与水平线保持平行。而当出现脊柱侧凸时,棘突、臀裂偏离此铅垂线,棘突连线可形成“C”形或“S”形曲线。凸侧肩胛骨和后方胸廓隆起成嵴,凹侧的后方胸廓凹陷,凸侧肩关节升高,凹侧腰部出现加深的皮肤皱褶及凹陷。
3.脊柱前屈伴检查 患者站立,两足并拢,两膝完全伸直,脊椎向前屈90°,两上肢自然下垂,检查者在患者身后,从水平位观察背部,凸侧背部高于凹侧,而呈“驼峰”表现,严重者凸侧后方胸廓肩胛骨连续形成特征性的“剃刀背”畸形。这种方法可显露在直立位不能检查出来的轻微畸形。
4.脊柱侧屈检查 患者向两侧屈曲时,观察棘突连线的变化。正常时两侧“C”形曲线相等,而在侧凸时,弯向凸侧时角度可减少,弯向凹侧时角度将增加。如果在侧向弯曲时侧凸畸形不能消失或无改变,多提示患者可能为结构性脊柱侧凸畸形。
5.骨盆检查 用手触摸两骼嵴,检查两骼峭是否在同一水平上,骨盆是否倾斜。需注意的是,如果下肢不等长,也可引起骨盆倾斜,此时可以在短侧足底垫相应高度的木块,使两骼恢复至同一水平位,若这时侧凸消失,说明这种侧凸是下肢不等长引起的非结构性侧凸。
三、影像学评估
1.X-线检查 通常应拍摄患者站立时的脊柱全长正位(前后位)和侧位X线片。包括头端的颈椎和远端的骼峭,通常需要用长片(14×36英寸的片盒)。如果站立位X线片不能很好地观察到腰骶关节,则应该拍摄腰骶关节侧位点片,以排除脊柱滑脱症的存在。
2.电子计算机断层X线扫描(CT)CT扫描在脊椎、脊髓、神经根病变的诊断上具有明显的优越性,尤其对普通X线片显示不清的部位(枕颈,颈胸段等)更为突出。由于它比普通X线密度分辨高20倍,故能清晰地显示椎骨、椎管内、椎旁组织的细微结构。特别是作脊髓造影CT扫描,对了解椎管内的真实情况,了解骨与神经成分的关系,尤其三维CT技术应用于临床,更加直观地、全面地反映脊柱畸形的实际情况,为手术治疗策略制定,提供宝贵资料。CT和MRI检查∶对合并有脊髓病变的患者很有帮助。如脊髓纵裂、脊髓空洞症等。了解骨嵴的平面和范围,对手术矫形、切除骨嵴及预防截瘫非常重要。对于脊柱畸形矫正策略的制定,意义重大,应作为常规检查。
3.核磁共振成像(MRI)是一种无损伤性多平面成像检查,对椎管内病变分辨力强,不仅提供病变部位,范围,对其性质如水肿、压迫、血肿、脊髓变性等分辨力优于CT。
4.电生理检查 电生理检查,对了解脊柱侧凸患者有无并存的神经、肌肉系统障碍有着重要意义。
5.肺功能测定 脊柱侧凸由于椎体旋转,引起胸廓畸形及呼吸肌疲劳,同时肺的扩张也相应受限。因此脊柱侧凸常并有肺功能障碍,侧凸愈重,肺功能障碍愈重。对于肺活量低于40%的严重脊柱畸形患者,术前应先行扩大肺功能练习,待肺功能改善后再进行脊柱矫形手术。
脊柱侧凸治疗的目的在于∶矫正畸形、稳定脊柱、恢复平衡及防止畸形进展而引起的各种并发症。
结构性脊柱侧凸的治疗多需首先区分是特发性,还是非特发生脊柱侧凸。因二者治疗原则存在差异。
1.特发性脊柱侧凸 非手术治疗是治疗脊柱侧弯的早期手段,目的是防止脊柱侧弯加重,避免胸廓畸形发育,避免出现心肺胃肠泌尿生殖系统等严重的内脏刺激症状。其方法有很多种,如观察、按摩、理疗、悬吊牵引、支具等。
手术治疗是针对非手术治疗效果不好、脊柱侧弯度数过大出现明显内脏刺激症状的患者,多以Cobb角大于等于40度或45度作为选择手术治疗的标准。但实际上,医生是否决定选择手术及采用何种手术方案,还要考虑患者的骨龄、生长发育状态、弯曲的类型、结构特征、脊柱的旋转、累及的脊柱数、顶椎与中线的距离,特别是外观畸形和躯干平衡等因素。
2.非特发性脊柱侧凸
(1)非手术治疗∶非手术治疗的最重要的原则是预防和控制畸形进展。要想得到治疗效果就必须能改变疾病的自然病程,不少文献报道有关支具和电刺激治疗特发性脊柱侧凸的资料,证实了在改变特发性侧凸的自然病程的有效性。而单纯的锻炼、脊柱按摩、特殊饮食方法及鞋的垫高对非特发性脊柱侧凸治疗无效。
支具对有柔软性的长节段畸形,可暂时地控制侧凸并使脊柱继续生长,但不能控制一个短节段成角的非特发性脊柱侧凸。研究表明支具对非特发性脊柱侧凸上、下端出现的结构性代偿性侧凸是有效的,但如果弯曲发展应停用支具治疗。因为在侧凸上下所发生的代偿性弯曲是要保持脊柱在骨盆上的平衡,为了避免其代偿性侧凸加重,必须阻滞非特发性脊柱侧凸的发展,有时在手术矫正后可用支具治疗代偿性结构性侧凸。
(2)手术治疗:对于非特发性脊柱侧凸而言,最终多需手术治疗来控制病情进展、矫正畸形。对于40度以上的非特发性脊柱侧凸,多应尽早手术,对节段短而角度锐、进展迅速的非特发性脊柱侧凸,小于40度亦可考虑手术治疗。目前常用的手术方法包括∶①原位融合,指不使用器械的后路融合术,后路融合的目的不是对弯曲的矫形,而是稳定弯曲以防止其进一步发展。②凸侧骨骺阻滞术。前路半侧椎骨骺固定术合并后路单侧关节突关节固定术,可用于轻度到中度脊柱形成不良的侧凸。③后路椎弓根钉棒系统矫形技术∶目前脊柱侧凸矫形的主流技术。又可分为截骨矫形与非截骨矫形技术。
