登录/
注册
登录/
注册
血小板增多
血小板增多症是指血小板计数增多,超过同年龄、同性别和同地区的正常标准。一般认为血小板计数>450×109/L,就可以诊断为血小板增多症。血小板增多症不是一个独立的疾病,而是一个症状。
目前原发性血小板增多症(ET)的发生机制尚不明确,一些基因突变,miRNA、造血转录因子的表达异常或失调在ET的发病中起着一定的作用;多种细胞因子、白细胞分化抗原的表达异常也激活免疫应答而导致ET的发生;ET的发病与许多信号传导通路异常有关;多项研究表明,JAK2-46/1单型的遗传与ET的发病有关。
继发性血小板增多症是由于各种刺激因素导致血小板反应性生成增多,或血小板由脾池向外周血再分布引起的血小板计数增多,在儿童时期比较常见。
血小板增多症可分原发性和继发性两类,原发性血小板增多症是一种以巨核细胞系增生为主的多能造血干细胞克隆性疾病。血小板计数多在(1000~3000)×109/L,且伴有形态、功能异常,其与真性红细胞增多症(PV)、特发性骨髓纤维化(MPN)均为Ph染色体阴性的骨髓增殖性疾病,可以相互转化。继发性血小板增多常见于感染性疾病、各种贫血、自身免疫病、新生儿疾病、药物引起的反跳性血小板增多。
1.原发性血小板增多症(ET)
ET是一种慢性骨髓增殖性疾病,发病比较隐匿,进展缓慢,临床表现轻重不一。患者可能无任何自觉临床症状,仅在并发血栓形成、脾大或血小板计数升高时偶然发现。大多数患者仅有头昏、乏力等非特异症状,而本病主要临床表现为反复血栓形成及出血。血栓的发生常见于老年患者,动脉血栓较为常见。多见脑动脉栓塞,导致短暂性脑缺血发作、头晕、头痛、记忆力减退、失眠等症状其次,肢体血管栓塞,引起手足麻木、疼痛、发绀、溃烂甚至坏疽。另外,Patel等报道,11例ET患者中有8例的起始表现为肝静脉血栓。出血现象相对少见,其可以为自发性,也可因外伤或手术引起,以口腔、鼻黏膜及胃、肠道出血常见,也可以为皮肤、黏膜出血点及瘀点、瘀斑、血尿等,严重者可以出现大脑出血,导致死亡。
世界卫生组织2008年诊断标准为∶①血小板计数持续>450×109/L;②骨髓活组织检查提示,主要为巨核系增生,且以成熟的大巨核细胞数量的增加为主,无明显红系和粒系增生③无符合世界卫生组织诊断标准的慢性粒细胞白血病、真性红细胞增多症、原发性骨髓纤维化、骨髓增生异常综合征或其他骨髓增殖性疾病;④JAK2/V617F基因或其他克隆标记的表达,或无反应性血小板增多的证据。诊断要求符合以上所有4条标准。
2.真性红细胞增多症(PV)
PV是一种以红系细胞异常增殖为主的慢性进展性克隆性情髓增生性疾病,其临床特点为皮肤、黏膜红紫,脾大,心血管及神经系统症状,以及红细胞与全血容量绝对增多,血液黏滞度增高,常有白细胞及血小板增多,晚期可发生骨髓纤维化、骨髓衰竭,亦可发展为白血病。
3.慢性粒细胞白血病(CML)
CML是一种以粒系增生为主、可伴有红系和巨核系增生的获得性造血干细胞恶性疾病,为最常见的骨髓增生性疾病。其临床特点为贫血、脾区不适、出血、乏力、体重减轻和低热等代谢增高的表现,多有脾肿大,90%以上患者骨髓细胞中存在特征性的t(922)(q34;q11)异常核型即费城染色体(ph染色体)和/或BCR/ABL融合基因。
4.骨髓纤维化(MF)
MF是一种原因不明的造血干细胞异常所致的慢性骨髓增生性疾病。以贫血与脾大为主要临床表现,早期多数无症状,体检发现脾大或血小板增多,红细胞形态有明显大小不一及畸形,可见泪滴样红细胞,常可见幼粒、幼红细胞,骨髓穿刺呈“干抽”现象,骨髓活检可见大量网状纤维组织,为本病的诊断依据。
5.感染性疾病
当致病微生物引起炎症或器官功能障碍的症状时,就称为感染性疾病。血小板增多可见于病毒、细菌、支原体感染,以呼吸道感染最多,菌血症、毒血症可使血小板破坏增多,导致血小板产物的代偿性增加另外,血小板增多与缺氧刺激巨核细胞增生性反应有关。一旦感染得到控制,血小板的寿命与血小板增多现象均可恢复正常,并不需要任何治疗。
6.自身免疫病
自身免疫病是指机体对自身抗原发生重度反应而导致自身组织损害所引起的疾病。免疫支气管哮喘、过敏性皮炎、过敏性紫癜、川崎病等可导致血小板增高。目前多认为患者存在免疫异常,血管内皮损伤后内皮下胶原、血管性血友病因子暴露,血小板发生黏附而被激活,多无症状,无须特殊处理,有症状或血小板高于1000×107L,应予以治疗。
7.贫血
贫血是临床最常见的症状,指外周血单位容积内血红蛋白的浓度,红细胞计数或血细胞比容低于相同年龄、性别和地区的正常标准。其中,溶血性贫血、营养性贫血、失血性贫血等贫血,骨髓呈增生活跃,伴有血小板增高。常见症状包括乏力、不适、虚弱、劳累后呼吸困难、胸闷。患者也可表现出其他明显的体征,如苍白、心动过速、精神异常、高输出性充血性心力衰竭、休克甚至死亡。
8.新生儿疾病
新生儿是指自脐带结扎至生后满28天。新生儿疾病初期症状常不典型,且变化快。新生儿高胆红素血症、早产儿、新生儿窒息、新生儿缺血缺氧性脑病等均可导致血小板增高。
9.药物性血小板增多症
近年文献报道药物所致血小板增多症,包括头孢地嗪、左氧氟沙星、亚胺培南西司他丁钠、土霉素、甲硫咪唑、阿维A胶囊、吉西他滨等。
10.脾切除术后
脾功能亢进是一组病理综合征,以脾明显肿大,单项或多项血细胞减少为主要特征。骨髓一系或多系造血相应增生,脾切除后血常规常迅速恢复,继而可达数十万,甚至超过百万,易有血栓形成。
11.恶性肿瘤
当身体内细胞发生突变后,会不断地分裂,不受身体控制,最后形成恶性肿瘤。恶性肿瘤的细胞能侵犯、破坏邻近的组织和器官,而且可以从肿瘤中穿出,进入血液或淋巴系统,发生转移。血小板增多发生于多种恶性肿瘤,如肺癌、食管癌、乳腺癌、胃癌、肝癌、胰腺癌、结直肠癌、恶性胸膜间皮癌、口腔鳞状细胞癌和妇科恶性肿瘤等。血小板增多程度与肿瘤分期、淋巴结浸润与否有一定的关系。血小板计数价廉、快速、方便,可以作为额外的恶性肿瘤标志物来预测肿瘤的预后。
一、确定是否有血小板增多
外周血中血小板计数高于同年龄、同性别、同地区的正常标准,即可确定为血小板增多症。
二、确定是原发性血小板增多还是继发性血小板增多
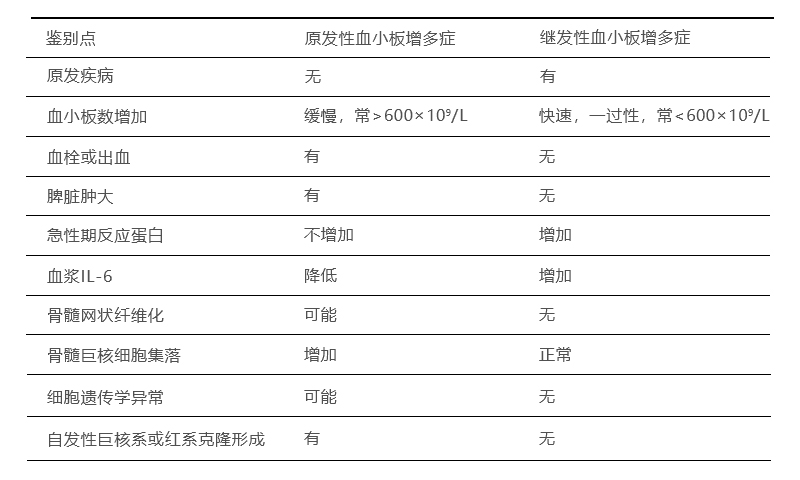
原发性血小板增多症和继发性血小板增多症的鉴别见表36-1。
表36-1原发性血小板增多症和继发性血小板增多症的鉴别
三、明确继发性血小板增多的病因
1.感染性疾病 以呼吸道及消化道感染为最常见原因,其他系统如泌尿系统感染、皮肤黏膜感染及中枢神经系统感染、败血症等均可引起血小板增多症。病原体以病毒、细菌、支原体感染多见。
2.各种贫血 包括溶血性贫血、营养性贫血、失血性贫血等,以营养性缺铁性贫血较多见。
3.自身免疫性疾病 包括支气管哮喘、过敏性皮炎、过敏性紫癜、川崎病等。
4.新生儿疾病 包括新生儿高胆红素血症、早产儿、新生儿窒息、新生儿缺血缺氧性脑病等。
5.其他因素 包括药物引起的反跳性血小板增多症、癫痫、先天性心脏病、间质性肺炎、各种外伤、肿瘤等。
对于血小板计数过高伴有危及生命的出血或血栓并发症者,作为紧急治疗措施,可以应用血细胞分离机去除血小板,同时给予羟基尿等化疗药物,可迅速降低血小板数。一般在3~4小时连续分离相当于患者2倍的血容量可以使患者的血小板数快速降低到500×109/L。不提倡长期用血细胞分离机降低血小板数,继续降低血小板数或维持血小板数在正常范围仍以羟基尿等药物为主。
